公共卫生学术热点追踪
控糖真的有用吗?为什么「控糖要趁早」?柳叶刀子刊30年随访:40岁前得糖尿病,死亡风险暴增4倍!且常伴早发微血管并发症及血糖失控
在这个互联网飞速发展的时代,年轻一代被赋予了前所未有的便利:指尖轻触即可获取全球资讯;各种线上学习课程帮助打破知识壁垒;各地菜系、各国美食可随时品尝、一键购买......因此,如果说世界的距离在屏幕间缩短,那味蕾的疆域确实是在妥妥扩张了!
不过,这份“吃货的享受”却引发了一系列健康问题,例如:曾经被视为“老年病”的 2 型糖尿病,如今正以惊人的速度“年轻化”。据国际糖尿病联盟统计,全球 20 - 69 岁糖尿病患者中,17.5% 属于年轻发病(≤40 岁),且 20 - 39 岁患者年发病率增速甚至高于 60 岁以上人群。
近期,来自英国牛津大学拉德克利夫医学系的研究团队在柳叶刀子刊Lancet Diabetes Endocrinol发表了一篇研究论文,就聚焦年轻发病 2 型糖尿病,通过对 4550 名2 型糖尿病患者随访 30 年的数据,他们发现:不到 40 岁就确诊2型糖尿病的人,其死亡率是普通同龄人的近4倍,且微血管疾病发病率更高!

研究背景以及实验设计
在过去的 30 年里,全球年轻成人 2 型糖尿病的发病率显著上升,引起了广泛关注。早发型 2 型糖尿病作为一种独特的非自身免疫表型,其早期高血糖暴露可能会加速并发症的累积风险,并对预期寿命产生负面影响。
然而,目前关于早发型 2 型糖尿病的长期并发症和死亡风险的研究相对较少,且临床样本数据不足。为解决这一问题,该研究基于 UKPDS(英国糖尿病研究),最初招募了 5102 名参与者,纳入标准为年龄 25 - 65 岁、新诊断糖尿病,且在 1 - 3 周内两个早晨的空腹血糖均超过 6 mmol/L,排除标准包括严重血管疾病、恶性高血压、增生性或增生前期视网膜病变、血浆肌酐超过 175 μmol/L 的肾衰竭等。在进行糖尿病相关的自身抗体(胰岛细胞抗原、谷氨酸脱羧酶或蛋白酪氨酸磷酸酶亚型 IA - 2)检测后,最终纳入 4550 名检测抗体均为阴性的参与者作为受试者。
研究人员将受试者分为两组,定期测量糖化血红蛋白(HbA1c)、空腹血糖(FPG)等指标,评估胰岛素抵抗和胰岛 β 细胞功能,并监测并发症发生情况。其中:
◆ 早发型 (年轻发病):确诊时年龄 小于 40 岁,共 429 人。
◆ 晚发型 (晚发病):确诊时年龄 40 岁或以上,共 4121 人。
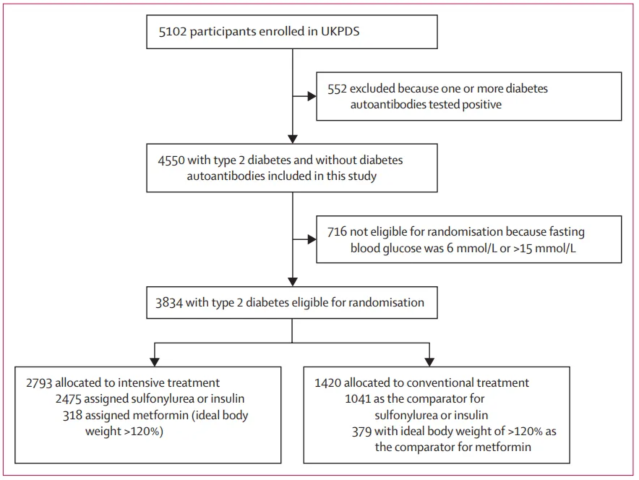
图:研究概况
年轻确诊者的生命会加速折旧?!
基线特征显示,早发型组诊断时平均年龄35.1岁,晚发型组诊断时平均年龄53.8岁。相较于晚发型患者,早发型2型糖尿病患者不仅年龄更轻,在体重代谢、糖脂指标及胰岛功能等方面均呈现出独特的临床特征,具体来说,早发型患者BMI更高,肥胖比例更高,糖化血红蛋白(HbA1c)更低,胰岛素抵抗和β细胞功能更高,甘油三酯更高,低密度脂蛋白胆固醇更低。
在早发型组中位随访18年、晚发型组中位随访17.4年期间,早发型组糖尿病相关终点发生率为47.1%,而晚发型组为73.2%。整体来说,晚发型组全因结局发生率更高,但微血管病变除外。
然而,需要引起重视的是,诊断年龄越小,健康威胁越严峻!具体来说,糖尿病诊断年龄越小,在随访期间的任何给定年龄,所有汇总临床结局(特别是全因死亡率、糖尿病相关死亡率和微血管疾病)的 5 年发病率更高!
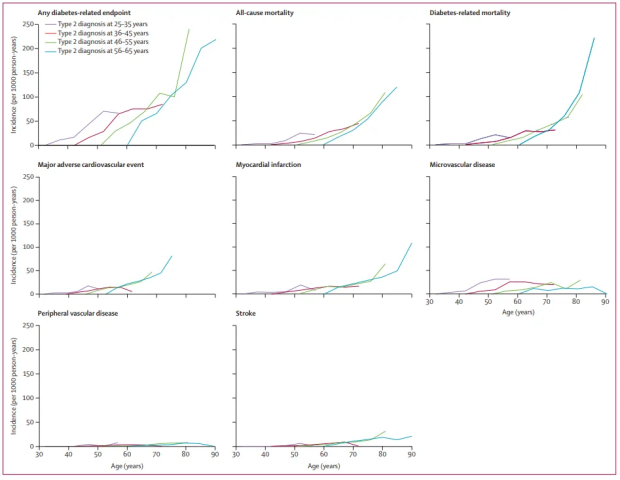
图:不同年龄组总体终点发生率
就死亡率而言,相较于晚发型组,早发型组因年龄相对年轻,粗死亡率更低。当与同年龄段普通人群对比,残酷真相浮出水面——小于40岁确诊的早发型患者标准化死亡率比(SMR)高达3.72,意味着其死亡风险是一般人群的近4倍;而晚发型患者SMR仅为1.54。换言之,早发型患者的超额死亡风险是晚发型患者的 2.4倍!
代谢指标变化方面,与基线相比,在诊断后 1 年,所有年龄组的参与者在接受既定治疗后,其 HbA1c、空腹血糖、BMI 和胰岛素抵抗等指标均显示出显著改善。此后,在随访的前 20 年,与早发型组患者相比,小于40岁诊断为 2 型糖尿病的受试者,其 HbA1c、FPG、BMI 和胰岛素抵抗的年平均值更高。但在诊断后 10 年时,小于40岁诊断为 2 型糖尿病的受试者β 细胞功能的下降幅度更大。
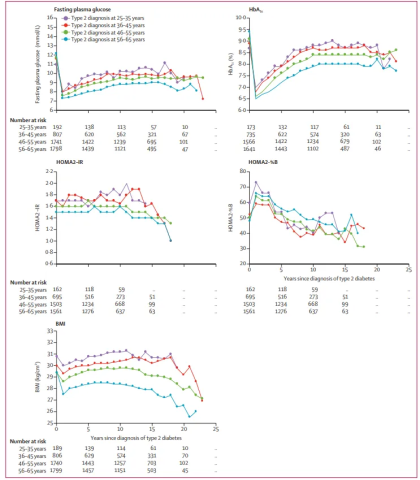
图:不同年龄组随访期间的年度临床和生化指标
最后,在对早发型与晚发型 2 型糖尿病患者的治疗效果进行深入探究时,研究人员发现,早发型和晚发型患者的治疗效应无显著组间差异。这表明,现有的血糖控制策略在两组患者中的疗效相当,但并未能显著改善早发型患者的临床结局。
进一步分析发现,在晚发型患者组中,采用磺脲类药物或胰岛素进行强化治疗,与仅采用常规治疗相比,显著降低了患者糖尿病相关死亡、全因死亡、心肌梗死及微血管事件的发生风险。然而,在早发型患者组中,研究并未观察到类似显著的获益或风险变化。这一结果说明,当前主流疗法对年轻患者有些“力不从心”。
小结
综上,UKPDS长达30年的生命追踪,为早发2型糖尿病描绘了一幅不容乐观的图景:更高的死亡风险(近4倍于常人)、更早更猛的微血管并发症、持续恶化的血糖体重控制。更令人忧心的是,现有以中老年患者为“模板”的强化降糖策略,在年轻群体中未能展现出同等的改善作用。
因此,年轻时确诊糖尿病,非但不是“病情更轻”的保证,反而意味着一场更漫长、更艰难的生存马拉松。所以说:健康非儿戏,控糖要趁早!
(来源:生物谷)
原文出处:Lin B, Coleman RL, Bragg F, Maddaloni E, Holman RR, Adler AI. Younger-onset compared with later-onset type 2 diabetes: an analysis of the UK Prospective Diabetes Study (UKPDS) with up to 30 years of follow-up (UKPDS 92). Lancet Diabetes Endocrinol. 2024 Dec;12(12):904-914. doi: 10.1016/S2213-8587(24)00242-0. Epub 2024 Oct 23. PMID: 39461360.
